Déjame explicarte porque los suplementos de Kourtney Kardashian no te van ayudar a bajar de peso (Spanish version)
Poner "GLP-1" en la etiqueta no lo convierte mágicamente en una fórmula para la pérdida de peso: Una guía para detectar estadísticas débiles y dudosas detrás de los estudios de suplementos.
For an English version, click here.
Los medicamentos para la pérdida que imitan el GLP-1, han demostrado ser efectivos y muy solicitados para tratar la obesidad y reducir otros riesgos de salud. Consecuentemente (y obviamente) era solo cuestión de tiempo antes de que surgieran suplementos caros, y escasamente investigados, alegando ser la alternativa "natural". Así llega la última aventura de Kourtney Kardashian, las cápsulas diarias GLP-1 de LEMME, haciendo lo que mejor saben hacer: capitalizarse de las inseguridades, difundirlas masivamente y aprovecharse de la la falta de comprensión general sobre cómo funcionan realmente estos compuestos (y tristemente, cómo evaluar adecuadamente un estudio), especialmente la diferencia entre un suplemento y un verdadero medicamento recetado. La empresa afirma que su suplemento puede aumentar el GLP-1 natural del cuerpo (lo que realmente no importa), reducir el hambre, y apoyar la gestión saludable del peso y control glicémico (afirmaciones bastante atrevidas).
La realidad: es MUY poco probable que el suplemento de LEMME tenga cualquier efecto, y quizás lo más importante, carece de datos de seguridad. Esta serie de dos partes primero explorará los rigurosos ensayos clínicos detrás de los medicamentos para la pérdida de peso aprobados por la FDA y destacará por qué los "ensayos" citados por las empresas de suplementos son insuficientes para respaldar sus afirmaciones. En resumen, los resultados son en gran medida clínicamente irrelevantes (es decir, no hacen mucha diferencia) y probablemente consecuencia de variaciones estadísticas. En la segunda parte, examinaremos los mecanismos subyacentes, discutiremos cómo deben realizarse los ensayos adecuados y abordaremos los desafíos en la medicina de la obesidad que estos suplementos tienden a ignorar. Quédate conmigo.
¿Cómo funcionan los medicamentos GLP-1?
Para entender esta estafa, es útil tener una idea básica de cómo funcionan los medicamentos GLP-1. El nombre completo de esta clase de medicamentos es agonista del receptor de glucagón-1 (GLP-1) - en realidad son agonistas que se asemejan al GLP-1. Dicho de manera simple, estos medicamentos actúan sobre los receptores del GLP-1 para inducir una señal que reproduce el efecto normal del GLP-1 en el cuerpo. Estos receptores se encuentran en varias células del cuerpo, incluidas las del páncreas, cerebro y estómago.
Cuando se administran los GLP-1 RA, se producen los siguientes efectos:
Aumento de la secreción de insulina: Los medicamentos GLP-1 estimulan al páncreas para producir más insulina en respuesta a la ingesta de alimentos, ayudando a reducir los niveles de azúcar en la sangre.
Disminución de la liberación de glucagón: Estos medicamentos evitan la liberación de glucagón cuando los niveles de glucosa en sangre superan los niveles en ayunas, lo que ayuda a mantener el control de los niveles de glucosa en sangre.
Retraso en el vaciado gástrico: Los medicamentos GLP-1 retrasan el vaciado del estómago, lo que reduce el hambre al promover una sensación de saciedad.
Supresión del apetito: Influyen en los centros reguladores del apetito en el cerebro, ayudando a disminuir los antojos y el consumo general de alimentos.
¿Por qué los suplementos como el GLP-1 Daily de LEMME son problemáticos?
Aparte de las afirmaciones deshonestas por parte de la compañía, el "GLP-1 Daily" de LEMME, a diferencia de los medicamentos aprobados por la FDA como Ozempic, que requieren receta y supervisión médica, se comercializa y vende sin tales controles. A pesar de que afirman que los tres bioflavonoides patentados en "GLP-1 Daily" han sido "probados en humanos", hay poca evidencia sólida que respalde su efectividad, especialmente en esta formulación específica. Probar ingredientes de forma independiente en estudios mal diseñados no es evidencia, y colocar "GLP-1" en una etiqueta no lo convierte mágicamente en una solución rápida para la pérdida de peso. Si fuera tan simple, la industria farmacéutica no habría gastado décadas desarrollando análogos estables de GLP-1, ya que la forma natural se descompone demasiado rápido en el cuerpo para ser efectiva.
Sabemos esto porque existen múltiples medicamentos que aumentan los niveles normales de GLP-1 en el cuerpo, y ninguno de ellos lleva a una pérdida de peso significativa. Por ejemplo, una clase de medicamentos antidiabéticos, los inhibidores de DPP4 (dipeptidil peptidasa 4), también conocidos como gliptinas, previenen la descomposición del GLP-1 y el GIP por parte de la DPP4. Esto aumenta los niveles de estas hormonas en el cuerpo, permitiendo que ejerzan su efecto incretina (aumento de la secreción de insulina). Esto resulta en un control más rápido del aumento de azúcar en sangre después de comer, lo que trae beneficios metabólicos. A pesar de esto, no se produce una pérdida de peso significativa. Incluso la forma oral de semaglutida, bajo la marca Rybelsus, tiene un efecto mínimo en la pérdida de peso; Novo Nordisk está investigando actualmente una dosis mucho más alta del fármaco para el propósito de la pérdida de peso, con algunos resultados preliminares prometedores.
Esto no significa que las cápsulas de Kardashian no puedan funcionar, pero dado que ella usa "GLP-1" como el nombre de la marca, debemos acercarnos con escepticismo, ya que no es plausible que una pérdida de peso significativa ocurra con un suplemento que eleva o afirma elevar los niveles de GLP-1 del cuerpo. El GLP-1 tiene una vida media de apenas 2 minutos en el cuerpo, por lo que serían necesarios aumentos extraordinarios en los niveles del medicamento para lograr dosis que causen pérdida de peso, algo que hasta ahora solo se ha logrado modificando el GLP-1 para que tenga una vida media mucho más larga.
La rigurosa trayectoria de los agonistas del receptor GLP-1
Las empresas farmacéuticas desarrollaron agonistas del receptor de GLP-1 solo después de décadas de investigación. Por ejemplo, el exendin-4, una molécula que imita al GLP-1, fue descubierta en la década de 1980 en el veneno del monstruo de Gila, lo que llevó al desarrollo de Byetta, aprobado en 2005 tras extensos ensayos clínicos.
Después de la aprobación del exenatide (Byetta) como terapia adyuvante, pasarían otros 4 años hasta que recibiera la aprobación de la FDA como monoterapia en 2009. La liraglutida (Victoza) fue aprobada en 2010, y una versión con una dosis más alta (Saxenda) recibió aprobación en 2014 específicamente para el manejo del peso en personas con un IMC de 30 o más, o un IMC de 27 o más con una condición de salud relacionada con el peso. Más recientemente, la semaglutida (Ozempic) fue aprobada en 2017 para la diabetes tipo 2 y en 2021 para el manejo del peso (Wegovy) en los Estados Unidos. Los agonistas del receptor de GIP, a menudo combinados con agonistas del receptor de GLP-1 (como en el agonista dual tirzepatida, aprobado bajo la marca Mounjaro en 2022), pasaron por un desarrollo y ensayos igualmente extensos. La aprobación de la tirzepatida se basó en los resultados del programa de ensayos clínicos SURPASS, que incluyó a más de 25,000 pacientes en múltiples estudios y que aún continúa.

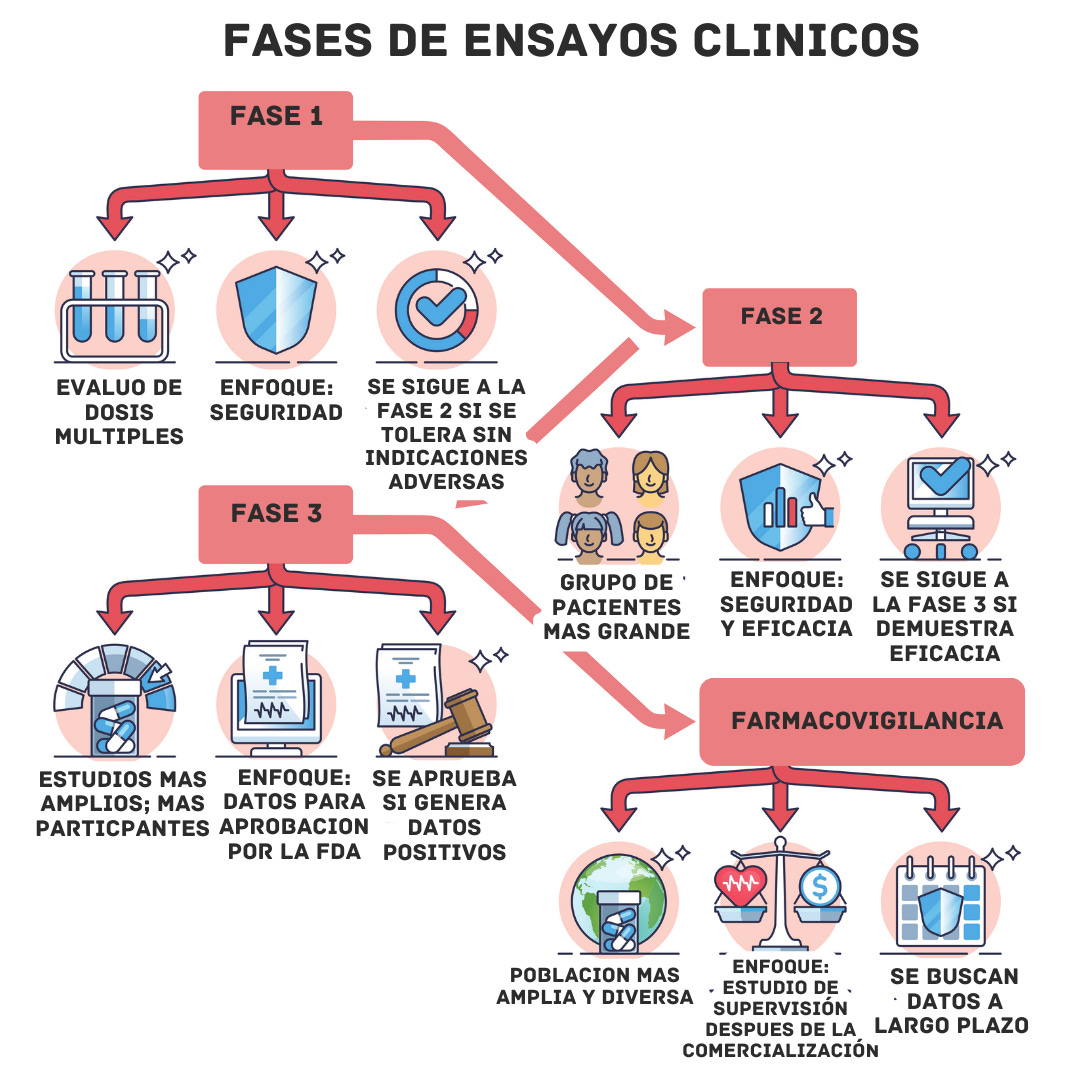
El desarrollo y la aprobación de medicamentos como Byetta, Victoza, Saxenda y Ozempic involucraron décadas de investigación y múltiples fases de ensayos clínicos con miles de participantes para determinar su seguridad, eficacia, dosificación y efectos a largo plazo. El desarrollo de los agonistas del receptor GLP-1 implicó un riguroso proceso de modificación química para crear análogos estables y de acción prolongada que pudieran administrarse por inyección o vía oral. Cada paso requirio demostrar una pérdida de peso sustancial y un mejor control glucémico en comparación con placebos u otros tratamientos, procesos por los que los suplementos como los de LEMME no han pasado.
Cada fase de desarrollo evalúa un objetivo diferente, desde la seguridad, la tolerabilidad y la farmacocinética en la etapa preclínica y la Fase I, hasta la dosis óptima y la eficacia preliminar, mientras se monitorean los efectos secundarios en la Fase 2. Luego, en la Fase 3, se busca confirmar la eficacia y monitorear los efectos adversos durante un período prolongado en subpoblaciones mucho más grandes. Incluso después de la aprobación, se continúa con un monitoreo exhaustivo de la seguridad a través de la vigilancia postcomercialización (Fase 4). Por ejemplo, la FDA exigió una estrategia de evaluación y mitigación de riesgos (REMS) para Saxenda, con el fin de monitorear posibles riesgos de carcinoma medular de tiroides y pancreatitis, condiciones observadas en estudios con roedores.
Además, los medicamentos que actúan sobre los receptores de GLP-1 y GIP son moléculas grandes que deben inyectarse porque no se absorben bien en el intestino. Los intentos de crear versiones orales, como Rybelsus de Novo Nordisk, requirieron dosis altas para ser efectivos. Los fármacos de moléculas pequeñas dirigidos a los receptores de GLP-1, como Danuglipron de Pfizer y Orforglipron de Eli Lilly, están en desarrollo pero enfrentan desafíos de efectos secundarios gastrointestinales. Mientras que la semaglutida oral (Rybelsus) se toma en forma de pastilla, Ozempic y Wegovy se administran mediante una inyección subcutánea. Rybelsus se toma a la misma hora todos los días, mientras que la semaglutida inyectable se toma una vez a la semana. Es absurdo pensar que LEMME ha descubierto una vía de administración oral efectiva.
¿Qué contienen las cápsulas diarias GLP-1 de LEMME?
Se describen como "un suplemento completamente natural sin efectos secundarios conocidos, impulsado por 3 ingredientes clínicamente probados: extracto de limón Eriomin®, extracto de azafrán Supresa® y extracto de naranja roja Morosil™". La empresa no ha realizado NINGÚN ensayo clínico del suplemento en sí, sino que cita pequeños estudios de estos ingredientes individuales, ignorando por completo cuestiones de biodisponibilidad y farmacocinética (cómo el cuerpo absorbe y procesa los ingredientes).
En resumen, los estudios citados para hacer afirmaciones sobre la eficacia del GLP-1 Daily de LEMME carecen absolutamente de evidencia sólida.
Spoiler: Entre tamaños de muestra pequeños, corta duración, medición de resultados incorrectos (GLP-1 no es el adecuado) y aquellos débiles e irrelevantes desde el punto de vista clínico (pérdida de peso o control glicémico insignificantes o inexistentes), el impacto de la intervención (probablemente nulo) queda diluido en la incertidumbre generada por intervalos de confianza que se superponen ampliamente. Además, según los datos, hay fuertes indicios de que algunos de ellos podrían estar fabricados (detalles a continuación).
Pero primero, algunas estadísticas básicas sobre ensayos clínicos (salta a la refutación si ya conoces esto).
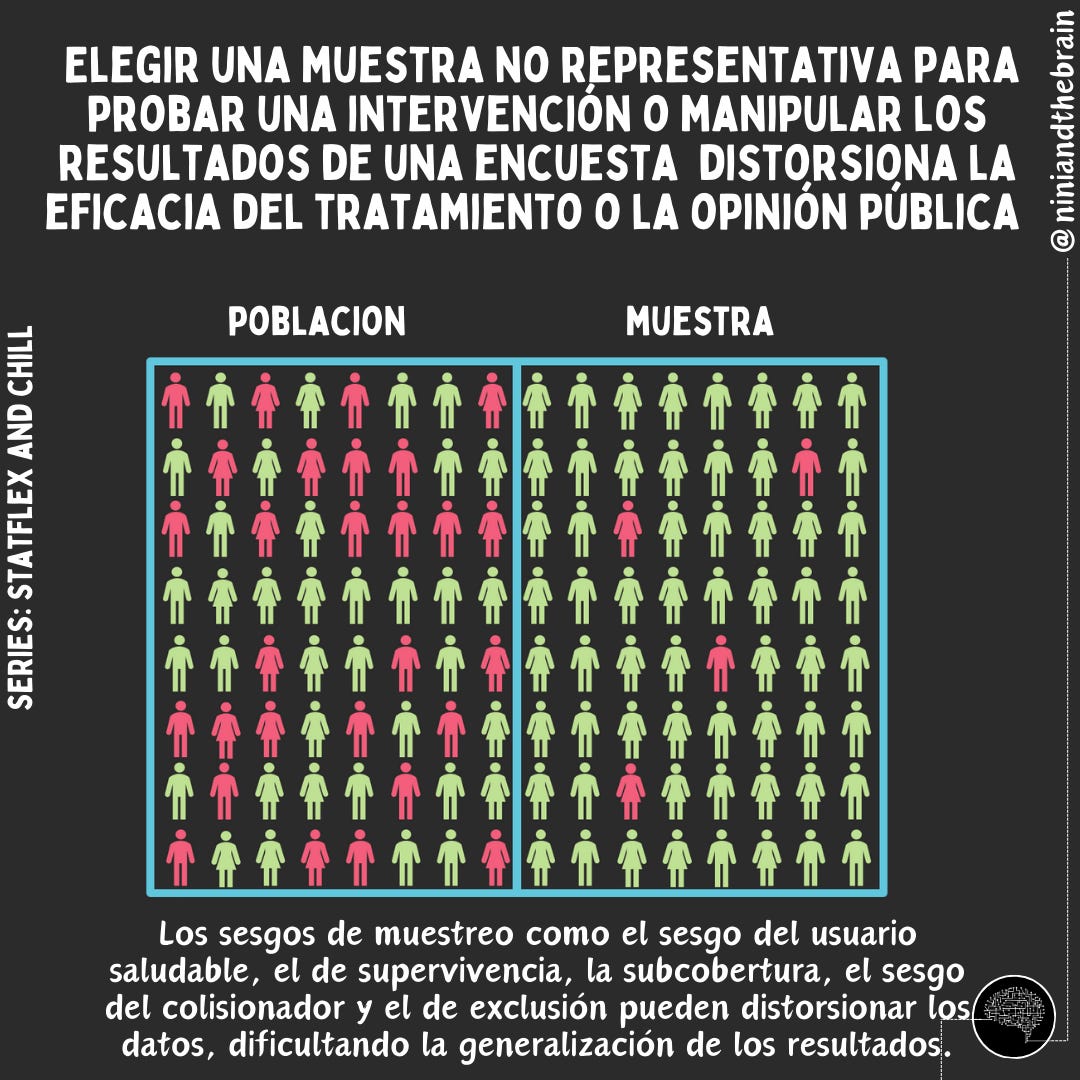
Después de los estudios en animales en la etapa preclínica, un ensayo clínico de un fármaco tiene como objetivo determinar si una intervención (como un nuevo medicamento o tratamiento) es efectiva (¿funciona?) y en qué medida (¿qué tan bien funciona?). Para responder a estas preguntas, observamos la significancia estadística y el tamaño del efecto o relevancia clínica. Para lograr esto, se compara una nueva intervención con un placebo o un tratamiento existente en un grupo de pacientes que son seleccionados al azar pero que comparten características relevantes similares. La aleatorización (el proceso de asignar participantes o sujetos a diferentes grupos de manera aleatoria) garantiza que la única diferencia significativa entre los grupos sea el tratamiento en sí, minimizando el sesgo y los factores de confusión. La muestra debe evitar cualquier sesgo que pudiera hacer que difiera de la población que pretende representar. El enmascaramiento (cuando los participantes y los investigadores no saben quién recibe el tratamiento o el placebo) reduce aún más el sesgo.
Para garantizar que los resultados puedan generalizarse a la población prevista, un ensayo debe incluir suficientes personas. El tamaño de la muestra se refiere al número de participantes en el ensayo. Un tamaño de muestra más grande aumenta el poder del ensayo, o su capacidad para detectar un efecto real si existe uno. Los tamaños de muestra pequeños pueden producir resultados poco fiables debido a la variación aleatoria o valores atípicos. Para entenderlo, usemos el ejemplo de las 2 canicas.
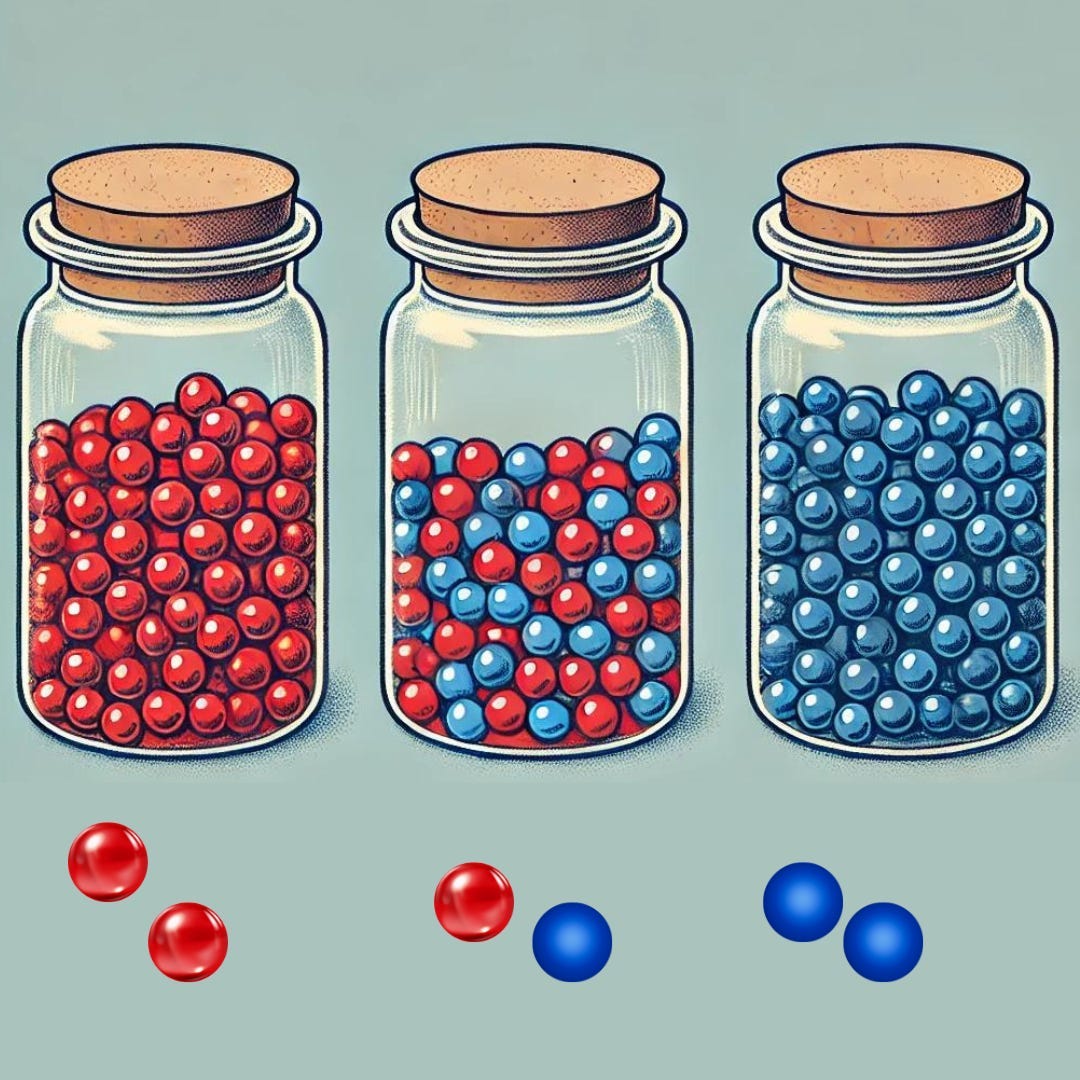
Tamaño de la muestra: El ejemplo de las 2 canicas
Supongamos que tenemos un frasco con 100 canicas, donde el 20% (20 canicas) son rojas y el 80% (80 canicas) son de otro color (por ejemplo, azules). Para estimar la proporción de canicas rojas, tomas al azar solo 2 canicas del frasco.
Hay tres resultados posibles:
Ambas canicas son rojas: Asumirías que el 100% de las canicas en el frasco son rojas.
Una canica roja y una azul: Asumirías que el 50% son rojas (1 de 2 canicas).
Ambas canicas son azules: Asumirías que no hay canicas rojas.
Con un tamaño de muestra de solo 2 canicas, las proporciones estimadas (0%, 50% o 100%) probablemente difieren del promedio real del 20% en el frasco. Esto sucede porque el tamaño de muestra pequeño introduce un alto nivel de variación aleatoria o error de muestreo.
El tamaño de muestra pequeño aumenta la variabilidad:
Cuando solo eliges 2 canicas, cada canica tiene un gran impacto en la proporción calculada. Como resultado, la proporción estimada puede variar mucho del valor real debido al azar. Pero si aumentas el número de canicas en la muestra, digamos a 10, ahora hay muchas menos posibilidades de que saques solo canicas azules o solo rojas, y muchas más formas de sacar 2 canicas rojas en una selección de 10. De hecho, en un frasco con 100 canicas, hay más de 17 billones de formas de sacar 10 canicas, y aproximadamente un tercio de ellas representarían el promedio de la población: 20% rojas. Esto es más representativo del promedio que el escenario de las 2 canicas.
Introduzcamos el lápiz labial
Una cosa que nos importa descubrir durante un ensayo clínico es si los resultados se deben al azar (si son ruido). Imagina que estás probando un nuevo lápiz labial y tratando de determinar si dura más que otros en el mercado. Un grupo usa el nuevo lápiz labial y el otro usa el producto actual. Al final del ensayo, descubres que el nuevo lápiz labial parece durar más, pero solo un poco.
Sin embargo, antes de concluir que este nuevo lápiz labial es mejor, necesitas determinar si el efecto observado es real o simplemente producto del azar. ¿Fue la diferencia en la duración del color realmente causada por el nuevo lápiz labial, o podría haber sido por la variabilidad entre los participantes (por ejemplo, diferencias en la forma o humedad de los labios, condiciones de iluminación, cómo se aplicó el lápiz labial o factores ambientales/comportamentales)?
Para determinar esto, realizamos una prueba estadística para calcular el valor p o la significancia estadística. Un valor p te indica la probabilidad de observar el efecto (o algo más extremo) puramente por azar (ver pruebas de hipótesis). Pero la significancia estadística por sí sola no es suficiente. También quieres entender el tamaño del efecto: ¿cuánto más dura el nuevo lápiz labial?
¿Comprarías un lápiz labial que tiene un 50% de probabilidades de durar todo el día, o preferirías uno que tenga un 90% de probabilidades de durar solo 5 minutos más?
Estos 2 resultados podrían ser estadísticamente significativos (hubo un efecto), pero si el tamaño del efecto (qué tan grande es el efecto o qué tan bien funcionó) es pequeño, incluso un resultado estadísticamente significativo podría no ser relevante en términos prácticos. Cuando hablamos de relevancia clínica, nos referimos al tamaño del efecto.
El hecho de que una diferencia sea estadísticamente significativa no significa que tenga un impacto significativo en los resultados que nos importan. Por ejemplo, un estudio encontró que agregar erlotinib a gemcitabina para el cáncer de páncreas avanzado mostró una mejora estadísticamente significativa (p = 0.038). Sin embargo, el aumento real en la supervivencia fue de solo unos 10 días (6.24 meses frente a 5.91 meses). Aunque la diferencia existe, probablemente sea demasiado pequeña para justificar los riesgos adicionales del medicamento.
Además, un estudio debe medir los resultados o efectos correctos. A veces es obvio, pero no siempre lo es. Supongamos que decides medir cuánto dura el lápiz labial contando cuántas veces una persona tiene que aplicarlo (repetidamente) durante el día. Aunque esto puede parecer intuitivo, en realidad es incorrecto y erróneo, ya que muchos otros factores pueden influir en la reaplicación. Es la medida de resultado incorrecta. Una mejor medida de resultado sería una inspección visual (o una foto especializada para medir la intensidad) o una medida más objetiva de cuánto lápiz labial queda después de cierto tiempo. Esto, por supuesto, asume condiciones estandarizadas.



Del mismo modo, uno puede medir muchos biomarcadores en el cuerpo, pero eso no implica que nos digan mucho sobre el verdadero efecto de una intervención en nuestra salud. Por ejemplo, el monitoreo continuo de glucosa en personas sin diabetes es clínicamente irrelevante. Las fluctuaciones y picos de azúcar en la sangre son normales y "no son una medida de riesgo para la calidad de vida o riesgo de enfermedades crónicas" (K. Klatt). Por lo tanto, hay poca evidencia de que medir estos niveles mejore la salud en esta población.
Pruebas de hipótesis: ¿Realmente duró más el lápiz labial?
Pueden ocurrir errores al evaluar los efectos de una intervención, incluso en diseños de estudio bien intencionados. Las pruebas de hipótesis estadísticas se basan en probabilidades, por lo que ninguna prueba es 100% segura, y pueden ocurrir dos tipos de errores: errores de Tipo I y de Tipo II.
Un error de Tipo I, o falso positivo, ocurre cuando una prueba concluye incorrectamente que hay un efecto o diferencia cuando en realidad no lo hay (por ejemplo, concluyes que el lápiz labial duró más cuando realmente no lo hizo). Un error de Tipo II, o falso negativo, ocurre cuando una prueba no detecta un efecto o diferencia real que sí existe (es decir, la prueba no detectó que el lápiz labial duró más).
Las pruebas de hipótesis comienzan con la suposición de que no hay diferencia o relación (la hipótesis nula). Se empareja con una hipótesis alternativa, que sugiere que sí hay una diferencia o relación. Por ejemplo, si estás probando si un nuevo lápiz labial puede durar más que otro:
Hipótesis nula (H0): El nuevo lápiz labial no produce ningún cambio en la duración.
Hipótesis alternativa (H1): El lápiz labial tiene un cambio visible sobre el lápiz labial anterior.
Los errores de Tipo I ocurren debido al azar o a desviaciones del tamaño de muestra y la duración planificada. Este riesgo se controla mediante el nivel de significancia (alfa, α), que generalmente se establece en 0.05, lo que indica un 5% de probabilidad de cometer un error de Tipo I. Una prueba con un nivel de confianza del 95% significa que hay un 5% de probabilidad de obtener un error de Tipo I.
Los errores de Tipo II ocurren cuando la prueba no detecta un efecto real, a menudo debido a una potencia estadística insuficiente, que es la capacidad de la prueba para detectar un efecto verdadero cuando existe. La potencia estadística es como el poder de una lupa: cuanto más potente sea el lente, más fácil será notar la diferencia entre dos observaciones. La potencia depende del tamaño del efecto, el error de medición, el tamaño de la muestra y el nivel de significancia. Una mayor potencia estadística (generalmente del 80% o más) reduce la probabilidad de errores de Tipo II.
La interacción del tamaño de la muestra, el tamaño del efecto y la incertidumbre
Si el tamaño del efecto esperado (qué tan bien funciona algo) es pequeño, se necesita un tamaño de muestra más grande para lograr la potencia adecuada y detectarlo. Por el contrario, un tamaño del efecto grande puede requerir una muestra más pequeña para alcanzar suficiente potencia.
Los investigadores a menudo realizan un análisis de potencia para calcular el tamaño de muestra necesario en función del tamaño del efecto esperado, la potencia estadística deseada (generalmente 80%) y el nivel de significancia (generalmente 0.05; ten en cuenta que si haces múltiples comparaciones, es más probable que obtengas al menos un falso positivo, por lo que, en este caso, debes reducir el nivel de significancia en consecuencia). Esto garantiza que el estudio esté diseñado para tener una alta probabilidad de detectar un efecto si existe.
Incluso cuando se mide un efecto que es estadística y clínicamente significativo, esa medición tendrá incertidumbre. La incertidumbre es un buen indicador de qué tan bien funciona la intervención. Gran parte de la estadística implica hacer inferencias sobre las características de una población completa —todas las observaciones posibles— basándose en una muestra más pequeña (y mediciones) de observaciones reales.
Cuando medimos el efecto de una intervención, normalmente no obtenemos un solo valor, sino un rango de valores en los diferentes individuos del estudio. La mejor estimación única del efecto del tratamiento basada en los datos del ensayo (por ejemplo, la reducción promedio en los niveles de glucosa en sangre) se llama estimación puntual. Un intervalo de confianza (IC) es un rango de valores que te indica cuán seguros estamos sobre una estimación en estadística, como el promedio o el tamaño del efecto en un estudio. En otras palabras, considerando la cantidad de datos que hemos recolectado y la variabilidad dentro de las mediciones de esa muestra, ¿cuán lejos podría estar la verdadera media de la media de la muestra?
Citando a Stanley Chan de Purdue (un profesor de Ingeniería Eléctrica): "…a partir de los datos, me dices cuál es la estimación central o X. Luego te pregunto, ¿qué tan buena es X? Siempre que informes una estimación X, también necesitas informar el intervalo de confianza. De lo contrario, tu X no tiene sentido".
Imagina que intentas adivinar la altura promedio de todas las personas en una ciudad. No puedes medir a todos, por lo que mides a un grupo más pequeño (una muestra) y calculas la altura promedio de ese grupo. Pero dado que no mediste a todos, es posible que tu promedio no coincida exactamente con el promedio verdadero de toda la ciudad.
Un intervalo de confianza ayuda a explicar esta incertidumbre. Si el promedio de altura de tu muestra es, por ejemplo, 5 pies 6 pulgadas, un intervalo de confianza del 95% podría decirte que la altura promedio real de toda la ciudad probablemente esté entre 5 pies 5 pulgadas y 5 pies 7 pulgadas.
El verdadero significado de un intervalo de confianza está relacionado con la idea de repetir un experimento varias veces. Dado un cierto nivel de confianza 𝛾, el IC es un intervalo aleatorio que contiene el parámetro que se está estimando el 𝛾% del tiempo. Si decimos que estamos 95% seguros, significa que si tomáramos 100 muestras diferentes y calculáramos sus intervalos de confianza, alrededor de 95 de esos intervalos contendrían la verdadera altura promedio de toda la ciudad. Para el escenario de las canicas, un intervalo de confianza del 95% significa que si repitiéramos el experimento 100 veces, la probabilidad de obtener el 20% de canicas rojas caería dentro de ese intervalo en 95 de esos ensayos. ¿Ves por qué eso no es posible con solo escoger 2 canicas?
En nuestro ejemplo anterior de las canicas, podríamos concluir, al escoger 2 canicas, que el frasco tiene un 50% de canicas rojas y un 50% de azules. Cuando solo elegimos 2 muestras, nuestra estimación del 50% tiene un intervalo de confianza muy amplio porque nuestro tamaño de muestra es demasiado pequeño. En otras palabras, cuando tenemos menos números, podemos estar menos seguros de dónde está exactamente nuestra media, por lo que nuestro intervalo de confianza alrededor de ella es mayor. Nuestra estimación con 10 canicas tendría un intervalo de confianza mucho más estrecho.
Los intervalos de confianza nos ayudan a comprender qué tan confiable y precisa es una estimación.
Cuando el tamaño de la muestra es grande, incluso pequeñas diferencias o efectos entre grupos pueden detectarse como estadísticamente significativos porque capturamos más de la variación en la población. En contraste, con un tamaño de muestra pequeño, el estudio podría no tener suficiente potencia para detectar estas diferencias, lo que lleva a una conclusión falsa de que no hay efecto. Muestras más grandes proporcionan estimaciones más precisas y estables de los parámetros de la población (como medias o proporciones). Un tamaño de muestra mayor reduce el error estándar (una medida de la variabilidad en la estimación de la muestra), lo que lleva a intervalos de confianza más estrechos. Con menos datos, como en nuestro ejemplo de las canicas, los resultados tienen más probabilidades de verse sesgados por valores atípicos o fluctuaciones aleatorias, lo que genera conclusiones menos fiables y más incertidumbre. Las muestras más pequeñas generan intervalos de confianza más amplios o incertidumbre en torno al efecto estimado, lo que dificulta determinar si el efecto observado es estadísticamente significativo o se debe a la variación aleatoria y lo también ofusca el poder evaluar la verdadera fuerza de la intervención. Con más incertidumbre en la estimación, esto sugiere que los resultados del estudio pueden no representar con precisión el verdadero efecto y pueden variar mucho si se repite el estudio. Esto socava la validez de los hallazgos porque el efecto verdadero podría ser bastante diferente de lo que estima el estudio.

¡Uf, listo! Ahora que hemos explicado esos conceptos estadísticos básicos, discutamos los estudios citados por LEMME.
Un análisis profundo del Suplemento de Kourtney Kardashian
Primera afirmación: El extracto de limón Eriomin® aumentó los niveles de GLP-1 por un 17% en 12 semanas:
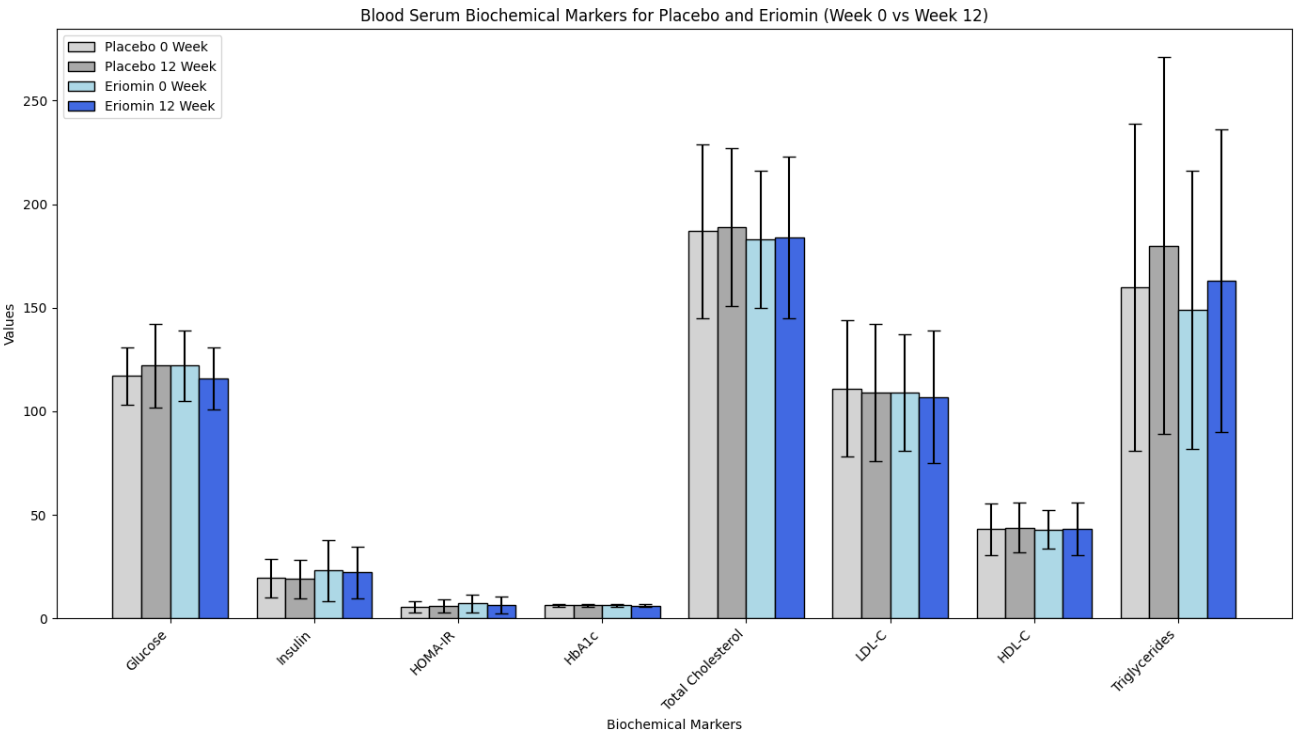
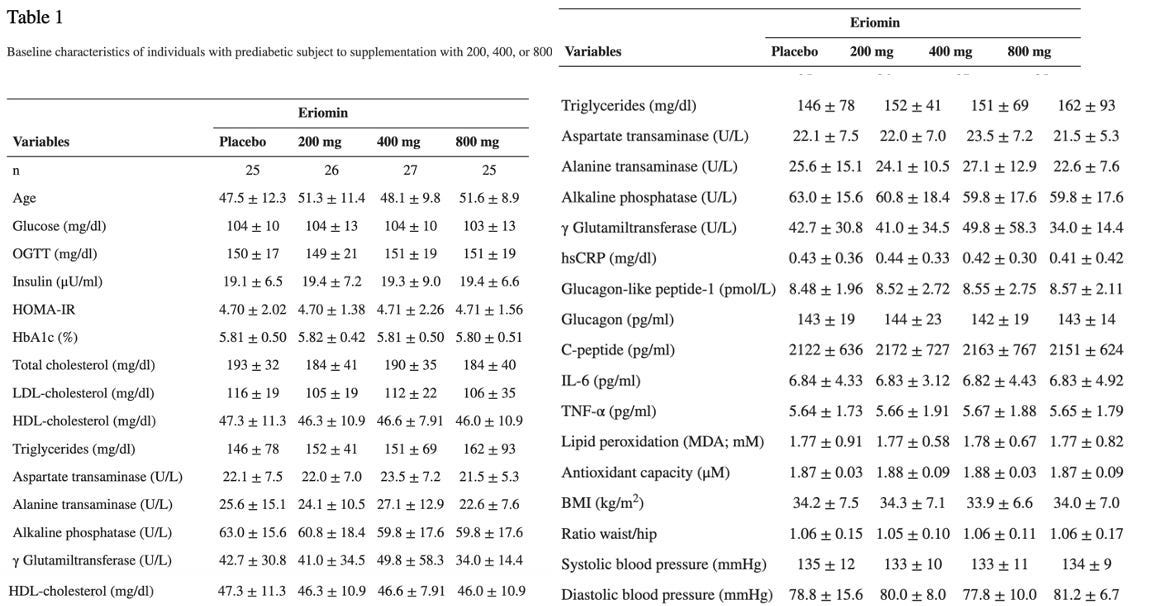
El estudio al que se refieren evaluó la eficacia de Eriomin, un flavonoide cítrico, en la reducción de la hiperglicemia y la mejoría de biomarcadores relacionados con la diabetes en individuos con niveles elevados de glucosa en sangre. Durante 12 semanas, con un diseño de cruce, los participantes recibieron 200 mg/día de Eriomin o un placebo.
El resultado primario (lo que el estudio fue diseñado para medir) fue la glucosa sérica en ayunas. Los resultados secundarios (otros resultados que el estudio evaluó, pero no se diseñó en torno a ellos, y que podrían ser la base de estudios adicionales) incluyeron insulina, HOMA-IR, HbA1c, GLP-1, glucagón, colesterol total, triglicéridos, HDL-C, colesterol de lipoproteínas de baja densidad (LDL-C), ALP, AST, ALT, γGT, TNF-α, IL-6, hsCRP, capacidad antioxidante y peroxidación de lípidos séricos, peso corporal, índice de masa corporal (IMC), masa muscular, masa grasa y presión arterial sistólica y diastólica.
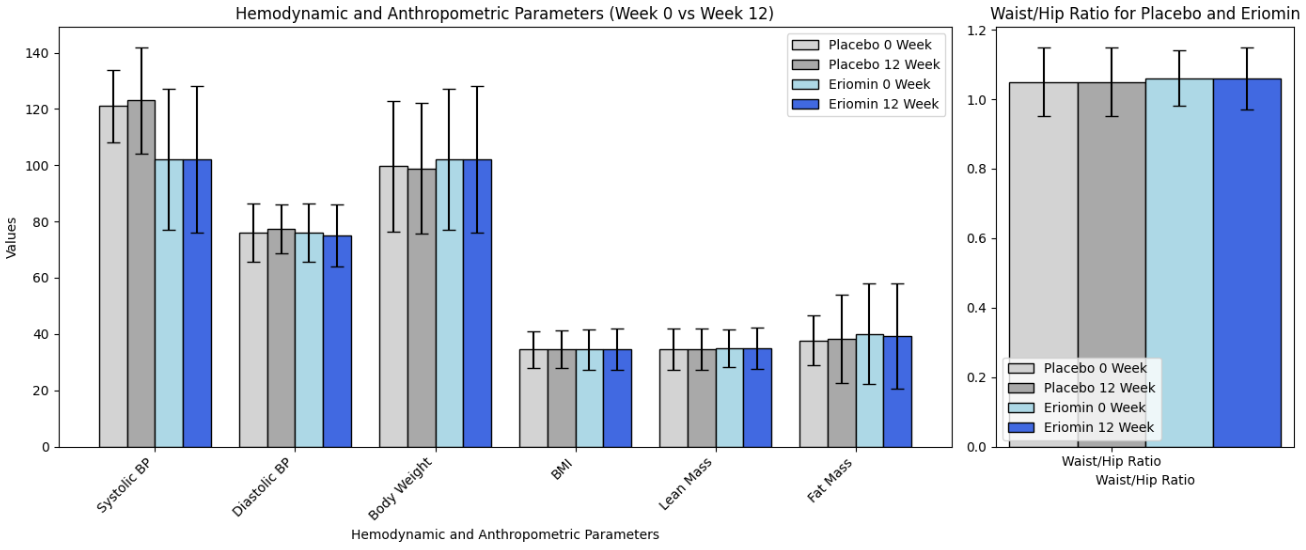
Según los autores, Eriomin llevó a una reducción del 5% en la glucosa en sangre, mejoró la resistencia a la insulina, aumentó los niveles de GLP-1 y redujo la inflamación (IL-6, TNF-α). Los gráficos a continuación resumen los resultados (las tablas con valores numéricos se encuentran en las notas al pie).
Vamos al punto central: ¡esto NO condujo a pérdida de peso ni a diferencias en la relación de cintura a cadera! Como hemos mencionado antes, el GLP-1 se descompone rápidamente en el cuerpo, y los medicamentos de GLP-1 no son el GLP-1 intrínseco por esa razón, sino agonistas del GLP-1 que estimulan los receptores y mimetizan los efectos de nuestro débil GLP-1. En resumen, los resultados medidos (glucosa en sangre, etc.) no son equivalentes a la pérdida de peso.
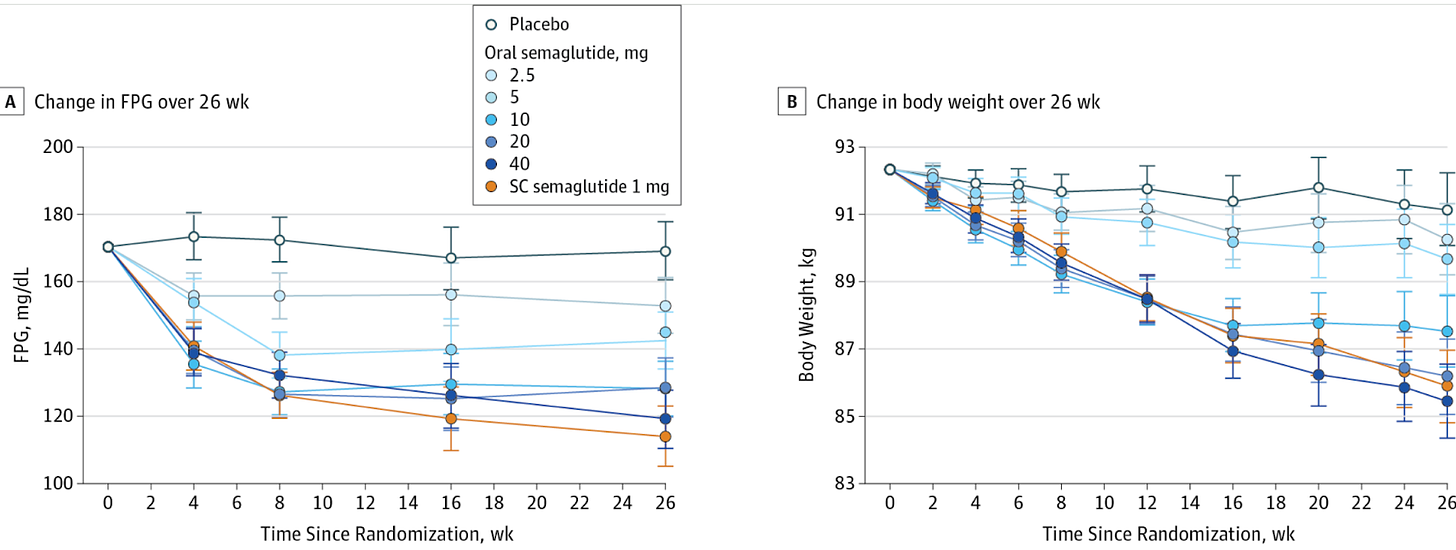
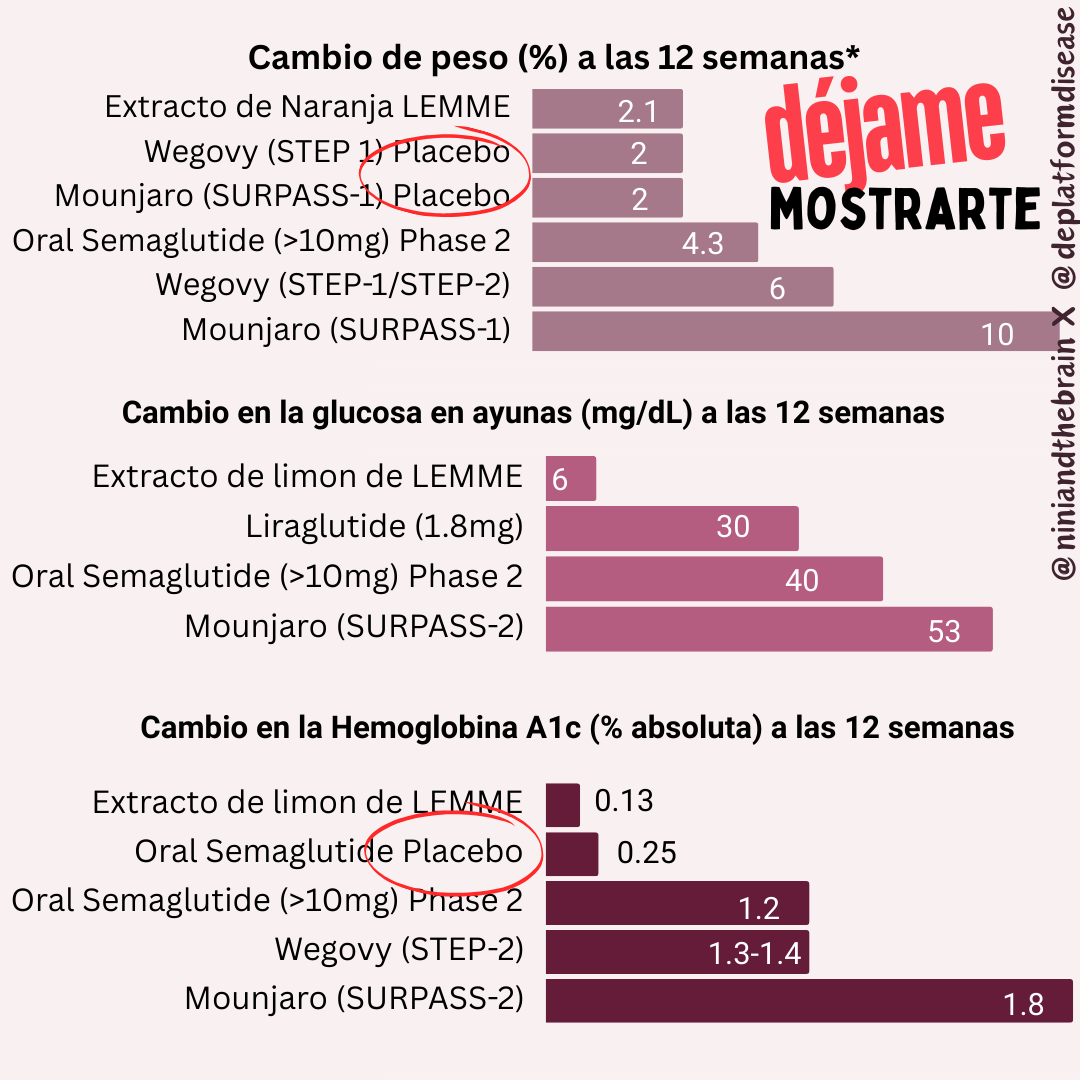
Segundo, los medicamentos aprobados por la FDA típicamente reducen significativamente los niveles de glucosa en ayunas. Por ejemplo, la semaglutida y liraglutida pueden disminuir la glucosa en ayunas en aproximadamente 20-40 mg/dL (1.1-2.2 mmol/L), dependiendo de la dosis y el perfil del paciente. Mounjaro reduce la glucosa en sangre por aproximadamente 50 mg/dL hacia la semana 12 (ver gráficos a continuación) en el ensayo SURPASS-2. Los valores proporcionados aquí para la intervención son de 6 mg/dL, con un intervalo de confianza de ±15 mg/dL. ¿Qué significa eso?
El pequeño tamaño del efecto (6 mg/dL), combinado con un intervalo de confianza amplio (en relación con el cambio) y superpuesto (±15 mg/dL), junto con el tamaño reducido de la muestra (solo 30 participantes en total), sugiere que hay mucha incertidumbre sobre el verdadero efecto de la intervención. Dado que el intervalo de confianza incluye tanto un rango positivo como negativo amplio en torno a la estimación (por ejemplo, para la glucosa: 116 ± 15), también implica que la intervención podría potencialmente resultar en un aumento sustancial en los niveles de glucosa en lugar de una disminución. Dicho de otra manera, el efecto de Eriomin medido en este estudio es consistente con cualquier cosa, desde una disminución de ~20 mg/dL en los niveles de glucosa en sangre hasta un aumento de ~10 mg/dL. No tenemos forma de saber si aumentará o disminuirá la glucosa en sangre a partir de estos datos. Recuerda, el tamaño del efecto es una medida de qué tan bien funciona una intervención. Estos resultados no son lo suficientemente consistentes como para hacer que los resultados sean fiables (es decir, reproducibles), especialmente entre tan pocos participantes. Es como el problema de las dos canicas.
Demasiado bueno para ser verdad:
Curiosamente, los autores afirman que Eriomin redujo los niveles de HbA1c por un 2.1%, lo cual es un cambio enorme. El azúcar en la sangre se puede medir directamente, pero solo te da una medida instantánea influenciada por factores como la última vez que comiste o tomaste insulina. Para obtener una vista a largo plazo, usamos la hemoglobina A1c (HbA1c), que refleja el promedio de glucosa en sangre durante los últimos meses. La glucosa en el cuerpo puede experimentar una reacción irreversible con la hemoglobina en nuestros glóbulos rojos (llamada glicación), formando HbA1c, por lo que niveles más altos de azúcar en la sangre llevan a niveles más altos de HbA1c. La medida no es perfecta, y muchos factores pueden desviarla hacia arriba o hacia abajo (por ejemplo, condiciones que acortan la vida útil de los glóbulos rojos pueden reducirla), pero es útil para obtener una idea de los niveles de glucosa a largo plazo.
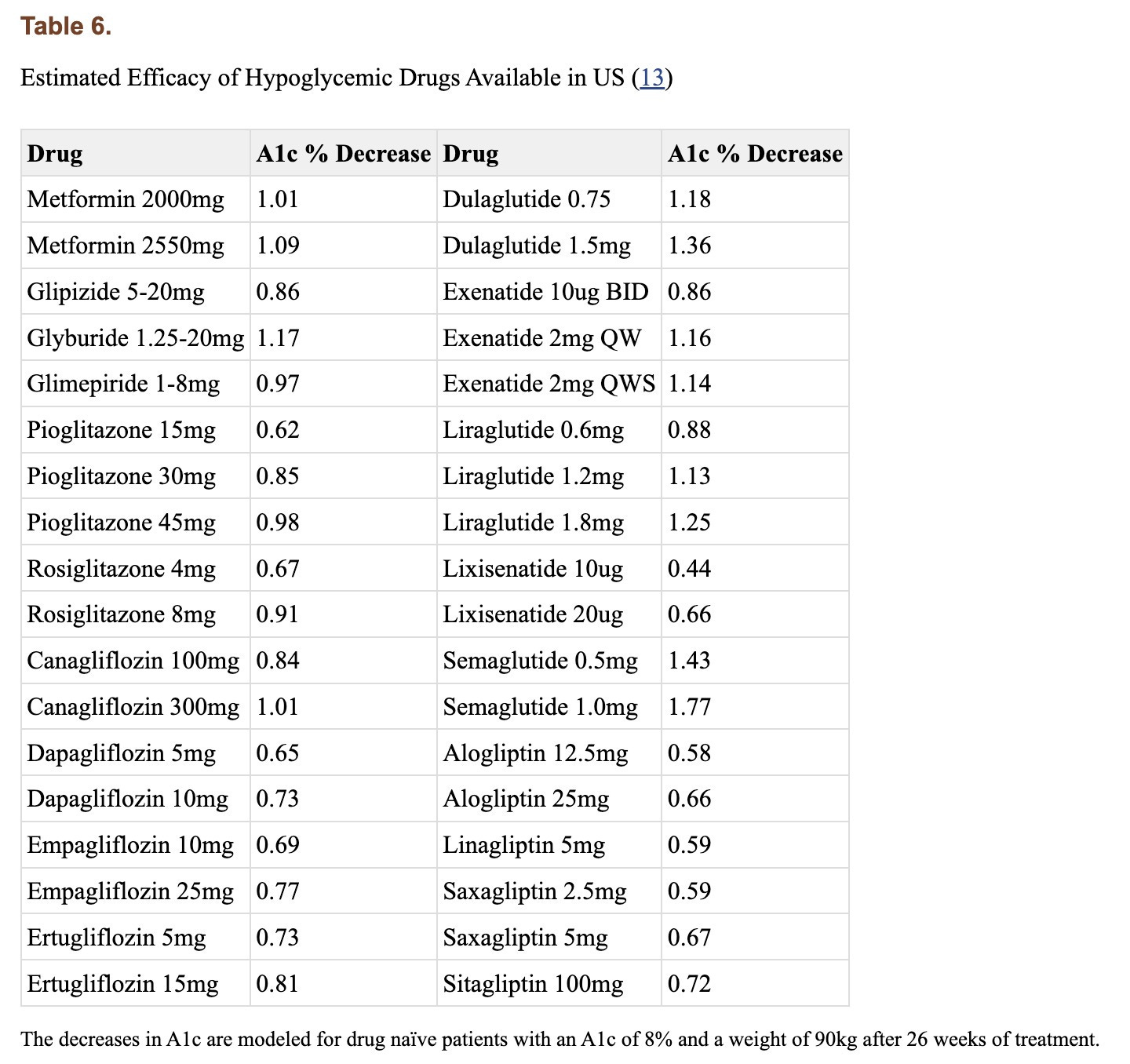
Para dar contexto, un HbA1c saludable normalmente se considera por debajo de 5.7% (con algunas ligeras variaciones dependiendo del laboratorio), valores por encima de 6.4% son consistentes con diabetes, y un valor de 7.0% está asociado con un riesgo mayor de complicaciones vasculares. Para que un fármaco reduzca esto en un 2.1% es comparable o superior a algunas de las intervenciones más efectivas para la diabetes. Aunque los tamaños de muestra son pequeños, varios ensayos de cirugía bariátrica han mostrado que puede reducir el HbA1c por un 2-3% o más en pacientes con un IMC entre 25 y 53. Como referencia, a continuación se presentan los tamaños del efecto de varios medicamentos para la diabetes.
Para que una hierba (o incluso un medicamento) produzca un efecto de esta magnitud en un período de tiempo tan corto se plantean preocupaciones de que, en lugar de regular la glucosa en la sangre, este interfiriendo con la prueba que mide la hemoglobina A1c, exista un error de medición, o incluso que pueda estar acortando la vida útil de los glóbulos rojos. Pero, al observar más de cerca, notamos que los autores informan un cambio relativo a los valores iniciales, no un cambio absoluto, como se suele reportar, lo que explica el uso de la palabra "no significativo". En otras palabras, no hubo un cambio significativo en la hemoglobina A1c.
Además, los autores reportan los valores de HbA1c con dos decimales, mientras que la prueba comercial que utilizaron parece solo proporcionar resultados con un decimal. Otros estudios que utilizan esta prueba informan resultados solo con un decimal, lo que genera dudas adicionales sobre la validez de las cifras reportadas.
Cuando se informa sobre el riesgo o cambio absoluto, proporcionamos la probabilidad real de que un evento ocurra dentro de un grupo específico, expresada como porcentaje, probabilidad o número. Por ejemplo, si 2 de cada 100 personas desarrollan una enfermedad, el riesgo absoluto es del 2%. En los cambios de HbA1c, se utilizan cambios absolutos porque la métrica en sí se da como un porcentaje. Por otro lado, el riesgo relativo compara dos grupos—normalmente un grupo expuesto a una intervención frente a uno no expuesto—mostrando cuán más o menos probable es un evento en uno de los grupos. En este caso, los autores informaron un cambio relativo del 2.1% en HbA1c (de 6.36 ± 0.74 a 6.23 ± 0.63), pero debería haberse informado como un cambio absoluto del 0.13%.
Para comparación, el grupo placebo en los ensayos de semaglutida oral tuvo una disminución de aproximadamente 0.2% en HbA1c en 12 semanas.
Fuerza de la intervención: Al evaluar una intervención farmacéutica, los estudios iniciales se centran en determinar la dosis óptima mediante la prueba de varias dosis para encontrar el mejor equilibrio entre eficacia y efectos secundarios. Un problema clave con este estudio (y los otros dos) es la falta de investigación sobre la fuerza de la intervención. Normalmente, se debería evaluar un efecto dosis-respuesta para confirmar la relación causa-efecto, como se observa en los fármacos aprobados por la FDA para la pérdida de peso y el control glicémico, pero esto no se hizo aquí.
Resumen: ¿Por qué el estudio es insuficiente para hacer afirmaciones?
Tamaño de muestra pequeño: Solo 30 participantes completaron el estudio, lo que limita el poder estadístico y genera dudas sobre la generalización de los hallazgos. Ellos calcularon el tamaño de la muestra en función de los resultados de un estudio anterior. Curiosamente, aunque no sorprendentemente, a primera vista, las características basales de los individuos en el grupo placebo y en los 3 brazos de intervención de ese estudio se ven tan similares estadísticamente (demasiado similares), lo que cuestiona la validez y fiabilidad de los datos aquí también. Ninguna población aleatorizada mostraría características tan similares en todos los rasgos medidos, incluidos el IMC y la relación cintura/cadera; esto es extremadamente sospechoso de fabricación de datos. ¿Cuáles son las probabilidades de que 4 grupos aleatorizados sean tan parecidos en tantas variables? (pista: bajas, MUY bajas). Además, ese estudio sufre muchas de las mismas deficiencias que este, por lo que usar el tamaño del efecto de ese estudio para calcular el tamaño de la muestra necesario para este es, en el mejor de los casos, una suposición poco fiable.
Efecto placebo y diseño cruzado: El diseño cruzado introduce la posibilidad de efectos residuales, incluso con un período de lavado, lo que podría sesgar los resultados.
Reducciones modestas en los marcadores clave: La reducción en la glucosa en ayunas (6 mg/dL) fue pequeña y no claramente una verdadera reducción basada en los intervalos de confianza.
Afirmaciones sin contexto: La reducción de HbA1c se informó como un cambio relativo, lo que no es consistente con cómo se informa en la literatura.
Medidas de resultado incorrectas: Los niveles de GLP-1 no son análogos a la pérdida de peso.
Cuando los intervalos de confianza (IC) se superponen entre los grupos de tratamiento y placebo, sugiere que el efecto real del tratamiento probablemente no es estadísticamente distinto del placebo. Esto reduce la probabilidad de detectar una diferencia o efecto verdadero, lo que lleva a una mayor probabilidad de cometer un error de Tipo II, lo cual es coherente con la pequeña estimación central (-6 mg/dL) del cambio en los valores de glucosa en ayunas. La intervención tiene un efecto débil o inconsistente en los niveles de glucosa. Esto debilita la evidencia para la afirmación de que Eriomin produjo mejoras significativas en el control de la glucosa o la inflamación.
Como referencia, a continuación se muestra el cambio en el peso y la glucosa en ayunas reportado en pacientes con diabetes tipo 2 que toman semaglutida oral, en comparación con un grupo placebo y un grupo de semaglutida subcutánea. Se puede denotar fácilmente cómo los intervalos de confianza (IC) no se superponen mucho (o en absoluto) y se superponen cada vez menos en relación con el placebo a medida que aumenta la fuerza de la intervención. Una baja superposición corresponde a un mayor tamaño del efecto, lo que aumenta la capacidad de la prueba para detectar diferencias incluso con tamaños de muestra más pequeños (es decir, mayor potencia estadística).
Duración insuficiente: Este punto es importante. Tan importante como la pérdida de peso es la duración del efecto sostenido.
Segunda afirmación: El extracto de azafrán Supresa® mostró una reducción del 69% en el hambre y una disminución del 65% en los antojos de azúcar en 8 semanas.
Este estudio investigó los efectos de Satiereal, un nuevo extracto de azafrán, sobre la frecuencia de la ingestión de meriendas y la pérdida de peso en mujeres sanas con sobrepeso leve (IMC 25-28). El ensayo aleatorizado, doble ciego y controlado con placebo incluyó a 60 participantes que tomaron Satiereal (176.5 mg/día) o un placebo durante 8 semanas, sin restricciones en la ingestión calórica. El estudio encontró que Satiereal redujo significativamente el peso corporal y la frecuencia de meriendas en comparación con el placebo (P < 0.01 para la pérdida de peso y P < 0.05 para la frecuencia de picoteo). ¿O lo hizo?
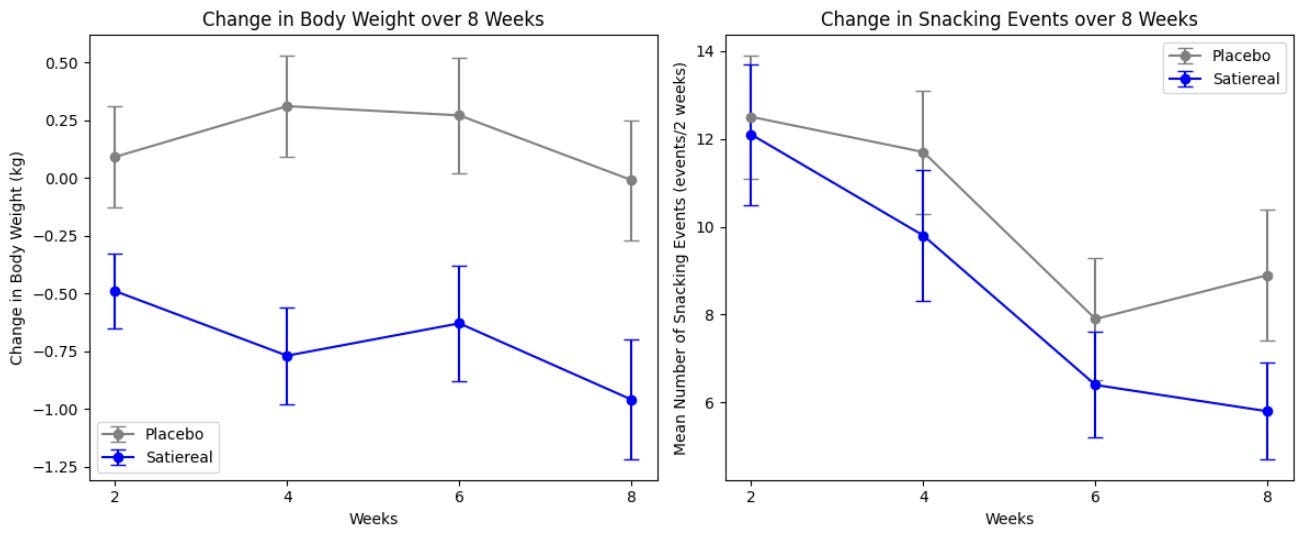
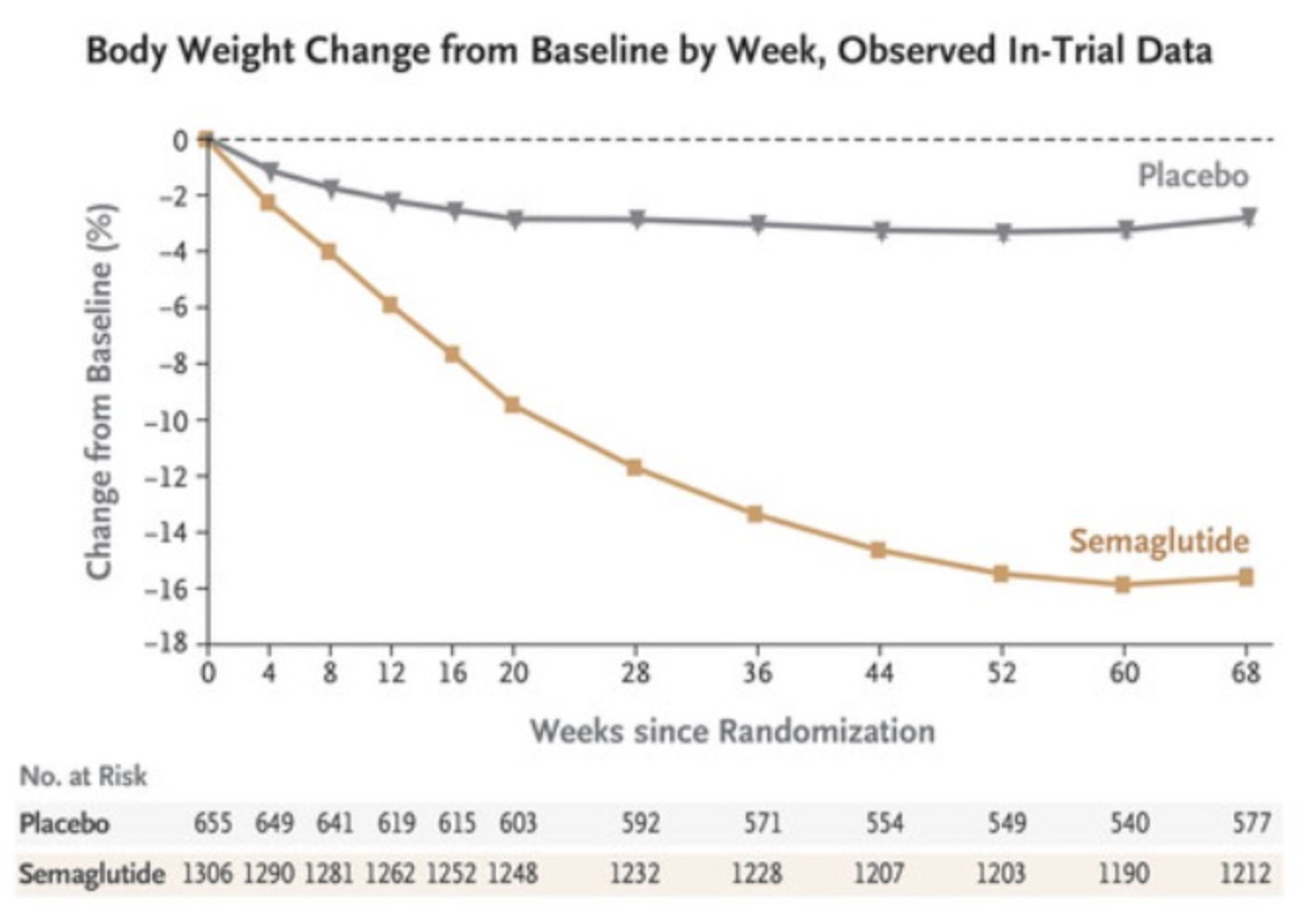
La suplementación con Satiereal resultó en una reducción modesta pero estadísticamente significativa del peso corporal después de 8 semanas (−0.96 ± 0.26 kg), mientras que no se notó ningún efecto en el grupo placebo (−0.01 ± 1.46 kg). La figura anterior ilustra la disminución progresiva del peso corporal en relación con el valor inicial observado durante la suplementación. Para referencia, en el estudio STEP 1, el grupo placebo había perdido aproximadamente un 2% de su peso corporal en la octava semana usando solo la intervención de estilo de vida. Si utilizamos la masa promedio de 73.2 kg del grupo de tratamiento en el estudio del extracto de azafrán como línea base, esto corresponde a una pérdida de peso de solo ~1.46 kg. Hacia la octava semana el grupo de semaglutida había perdido ~4% de su peso corporal, aquí equivalente a ~2.93 kg (con la diferencia ampliándose a medida que avanzaba el estudio). Es importante destacar que el cambio en la masa grasa en este estudio fue el mismo para ambos grupos al final del estudio. Admitidamente, 8 semanas no es un período de tiempo lo suficientemente largo como para ver cambios sustanciales en el peso corporal, pero esto habla de la baja calidad de los datos en los que se basa LEMME. Tal vez fue estadísticamente significativo (podemos medirlo con las matemáticas), pero probablemente clínicamente insignificante o irrelevante.
Cambios en la pérdida de peso con la semaglutida
Cambio de pérdida de peso para pacientes con tirzepatida en el ensayo SURPASS-1
Para comparar, al graficar el porcentaje de pérdida de peso de Satiereal en una escala similar a los estudios anteriores, se muestra que el efecto fue mínimo.
El número total de eventos de meriendas durante el período de 2 semanas de adaptación fue similar en ambos grupos, placebo y Satiereal (361 y 376 eventos, respectivamente), y luego se encontró una reducción en la frecuencia de meriendas en relación con el valor inicial con Satiereal de la cuarta semana en adelante, mientras que se un cambio significativo ocurrió con el grupo placebo en la semana 6, luego aumentando ligeramente en la semana 8. En resumen, aquellos en el grupo placebo experimentaron una caída masiva en los eventos de meriendas alrededor de la semana 6, lo que pone en duda la validez del estudio (efecto placebo en juego).
¿Por qué el estudio es insuficiente para hacer afirmaciones? Un resumen:
Tamaño de muestra pequeño: Con solo 60 participantes completando el estudio, el poder estadístico es limitado.
Duración insuficiente: Al igual que el primer estudio, la duración del estudio es demasiado corta para sacar conclusiones significativas. Incluso al observar los estudios de análogos de GLP-1, la pérdida de peso es mínima al principio.
Reducción mínima de peso: La pérdida de peso fue insignificante y la pérdida de grasa también fue insignificante. Aunque la pérdida de peso pudo haber sido estadísticamente significativa, no fue clínicamente relevante.
Fuerte efecto placebo: Los cambios drásticos en los hábitos de merienda en el grupo placebo alrededor de la semana 6 demuestran que ocurrió un fuerte efecto placebo.
No se informaron los IC: En este estudio, los autores informan el error estándar del valor promedio (SEM, por sus siglas en inglés) y no los intervalos de confianza. Cuando los errores estándar se superponen, generalmente significa que los intervalos de confianza también se superponen, lo que refuerza la idea de que cualquier diferencia observada no es estadísticamente significativa. Aunque la superposición de errores estándar sugiere una falta de diferencia significativa, esto no es una prueba concluyente. Se requieren pruebas estadísticas, como una prueba t o ANOVA, para probar formalmente la significancia, ya que la superposición de errores estándar no tiene en cuenta todos los aspectos de los datos (como el tamaño de la muestra o la varianza). Si calculamos rápidamente los IC usando la fórmula (tamaño de muestra es 31 para Satiereal y 29 para placebo, por lo que se utilizó un puntaje Z para simplicidad. Nota: también se utilizó un puntaje t para validar los resultados):
Curiosamente, los IC no se superponen (lo cual es bueno), por lo que es un poco anómalo que los autores no los informaran (o tal vez es que se ven demasiado bien, lo que no está claro).
Tercera afirmación: El extracto de naranja roja Morosil disminuyó la grasa visceral y el índice de masa corporal (IMC) a partir de los 3 meses, en combinación con dieta y ejercicio.
Hay un par de estudios que sugieren beneficios para la pérdida de peso, pero ambos fueron financiados por la compañía detrás del producto, lo que genera preocupaciones sobre el sesgo. De hecho, la empresa que distribuye estos ingredientes tiene derechos exclusivos para cosechar esta fruta específica, lo que podría limitar la investigación imparcial y afectar la credibilidad de los hallazgos. No significa necesariamente que los resultados sean inválidos, pero sí que los resultados requieren más escrutinio y deben repetirse de forma independiente por otras agencias. Otro punto en su contra es que están publicados con MDPI. Aunque no todo lo que publica MDPI es problemático, tienen un historial de prácticas de publicación cuestionables y estuvieron en la lista de Beall por un tiempo.
Echemos un vistazo a uno de los artículos. Este buscó validar resultados anteriores. Una vez más, parece que omite los intervalos de confianza; al menos no está claro por la forma en que etiquetaron sus datos. Además, el estudio indica que se puede lograr una pérdida de peso significativa, pero solo cuando se combina con una dieta adecuada y ejercicio regular. A todos los participantes se les dio orientación uniforme sobre la actividad física, específicamente caminar 30 minutos tres veces por semana y registrar todas sus actividades físicas en sus diarios. También se les instruyó seguir una dieta controlada en calorías y rastrear la ingestión diaria de alimentos usando una aplicación. El hecho de que no tuvieran un brazo de intervención solo con el extracto de naranja y sin ejercicio muestra lo mal diseñado que estaba el estudio.
Una nota positiva sobre este estudio es que parece que inscribieron a un buen número de participantes, al menos 180, y contabilizaron las altas tasas de deserción. Terminaron con 98 participantes al final del período de 6 meses.
Los puntos finales primarios se grafican a continuación:

Debido a que no está claro si están informando error estándar o IC, calculemos los intervalos de confianza para cada parámetro usando la fórmula y los tamaños de muestra. El tamaño de muestra para el placebo es 69 y para el activo es 62 en la línea base, disminuyendo a 56 y 46, respectivamente, a los 3 y 6 meses.
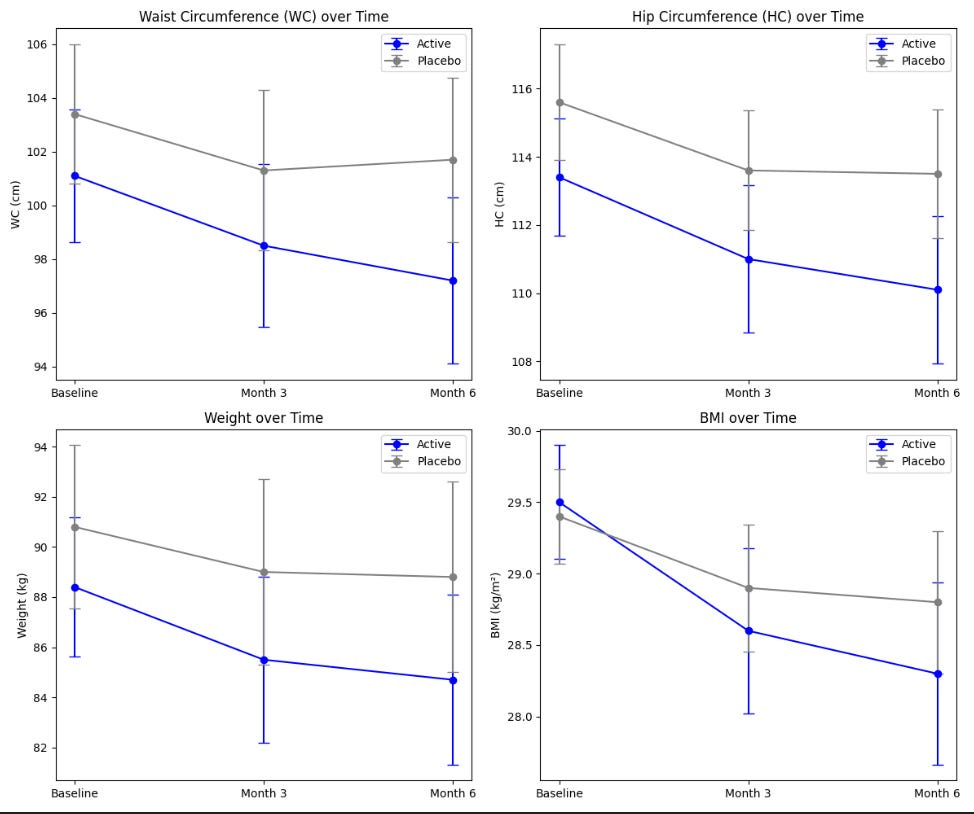
En este caso, los IC para los resultados principales se superponen drásticamente, creando gran incertidumbre sobre el tamaño del efecto y la significancia de la intervención.
A menudo los datos promedio no capturan tendencias significativas. Técnicamente hablando, tanto el grupo placebo como el activo tuvieron cambios en las circunferencias de cintura/cadera, peso e IMC. Los participantes con extracto estandarizado de naranja "Moro" tuvieron una pérdida de peso promedio del 4.2% de su peso corporal inicial en el sexto mes, y el grupo placebo tuvo una pérdida de peso promedio del 2.2% de su peso corporal inicial. Ambos grupos, activo y placebo, tuvieron una reducción significativa en la circunferencia de la cintura (3.9 cm frente a 1.7 cm, respectivamente) y la cadera (3.4 cm frente a 2.0 cm, respectivamente) desde la línea base tras 6 meses de suplementación. Sí, a primera vista esto parece prometedor. Sin embargo, con los números anteriores, para una persona de 150 libras, agregar el extracto de naranja solo resultaría en la pérdida de 2% adicional de peso corporal después de 6 meses, o 3 libras. No es nada, pero tampoco es mucho. La tirzepatida, por otro lado, resultó en una pérdida de peso del 12-16% a los seis meses. El cambio en la circunferencia de la cintura para los pacientes que tomaron semaglutida semanal fue de –13.54 cm después de 68 semanas.
Además, el 36% de los participantes en el grupo activo tuvo una pérdida de peso del mas del5% frente al el 22.5% de los participantes en el grupo placebo. Entre aquellos con un IMC entre 25 y 30, el 35% de los participantes en el grupo activo experimentaron una pérdida de peso mayor al 5%, en comparación con el 24% de los participantes en el grupo placebo. Esto significa que, incluso en el grupo placebo, más de uno de cada cinco experimentó una pérdida de peso significativa, lo que confirma la incertidumbre sobre el tamaño del efecto y la significancia de la intervención.
El estudio también incluyó varios criterios de exclusión (condiciones que prohíben la participación en el estudio). La mayoría de estos criterios parecen razonables, pero los participantes fueron excluidos si tomaban algún medicamento recetado, con la excepción de las píldoras anticonceptivas para mujeres, lo cual excluye a una gran parte de la población. Esto significa que es difícil generalizar los resultados a una población más amplia. Aparte de tener un IMC > 25, los participantes eran, por lo demás, personas saludables.
¿Por qué el estudio es insuficiente para hacer afirmaciones? Un resumen:
Duración insuficiente: Aunque más largo que los otros estudios, sigue siendo mucho más corto que los datos obtenidos de los ensayos clínicos de los fármacos con GLP-1.
Reducción modesta del peso: La pérdida de peso fue mínima después de 6 meses.
Fuerte efecto confusor: El grupo de control, que también mantenía un registro de la ingestión diaria de calorías y hacía ejercicio, mostró reducciones en la circunferencia de la cintura, peso e IMC, aunque en menor medida que aquellos que tomaron el extracto activo. Esto, junto con la superposición de los intervalos de confianza, aumenta la incertidumbre sobre el efecto de la intervención.
Veredicto final
En resumen, los estudios citados para respaldar la eficacia del suplemento diario GLP-1 no constituyen evidencia sólida. Los efectos son, en el mejor de los casos, insignificantes o comparables con los grupos de placebo en otros medicamentos para la pérdida de peso.
Combinación de 3 suplementos
Aunque se puede argumentar que hay investigación sobre los tres ingredientes activos por separado, no hay datos disponibles sobre su combinación en un solo producto. Existe una gran falta de información sobre posibles interacciones entre estos ingredientes. El hecho de que provengan de fuentes botánicas no garantiza que no haya interacciones peligrosas, como sucede con la hierba de San Juan, que interactúa con muchos medicamentos.
La regla de tres en estudios clínicos
Para detectar eventos adversos raros, es necesario contar con un tamaño de muestra grande y diverso. Desafortunadamente, muchos suplementos y productos para la pérdida de peso en el mercado no están sujetos a los mismos estándares rigurosos de prueba que los medicamentos farmacéuticos, lo que significa que carecen del tamaño de muestra adecuado para detectar ciertos eventos adversos. El suplemento diario GLP-1 de LEMME, probablemente comercializado como un suplemento dietético, evita los estrictos requisitos de la FDA para ensayos clínicos, que los medicamentos deben cumplir. Como resultado, hay pocos o nulos datos sobre su perfil de seguridad en poblaciones diversas o a largo plazo.
La "Regla de Tres" en ensayos clínicos es un principio estadístico que se utiliza para estimar el límite superior de la probabilidad de que ocurra un evento cuando no se han observado tales eventos en el ensayo. Esta regla es especialmente útil en situaciones donde se monitorean eventos raros, como efectos adversos o complicaciones poco comunes. Si no se observan eventos en una muestra de tamaño n, el límite superior del intervalo de confianza del 95% para la probabilidad real del evento es aproximadamente 3/n. En otras palabras, para detectar un evento que ocurre rara vez (es decir, que no ocurre normalmente sin la intervención), se necesitan tres veces más sujetos que el inverso de la frecuencia del evento.
Ejemplo: Si un nuevo medicamento provoca una reacción adversa grave en 1 de cada 1000 casos, se necesitaría estudiar aproximadamente a 3000 sujetos para tener un 95% de probabilidad de detectar al menos un caso de esa reacción adversa.
Como puedes ver, ninguno de los “ensayos” sobre los bioflavonoides utilizados en el suplemento GLP-1 Daily de LEMME incluyó suficientes participantes para detectar siquiera 1 evento con una frecuencia de 1 en 100.
El riguroso proceso de ensayos clínicos para los medicamentos basados en receptores de GLP-1 y GIP contrasta fuertemente con este suplemento promocionado por celebridades. Estos fármacos se probaron durante más de una década en miles de participantes de diversas poblaciones para garantizar su eficacia y seguridad. Sin embargo, GLP-1 Daily carece de datos clínicos sustanciales o pruebas que respalden sus afirmaciones.
Además, mientras los agonistas de los receptores GLP-1 y GIP requieren un monitoreo continuo y una cuidadosa evaluación de posibles riesgos, GLP-1 Daily evita estos requisitos estrictos. Esto pone en duda tanto su seguridad como su eficacia. La falta de pruebas rigurosas, como las que son necesarias para los medicamentos basados en GLP-1 y GIP, significa que efectos adversos raros pero potencialmente graves podrían no detectarse hasta que sea demasiado tarde.
Los suplementos dietéticos no están aprobados por la FDA, lo que significa que no tienen que cumplir con los estándares de investigación, buenas prácticas de manufactura y costos de ensayos clínicos que los fármacos farmacéuticos sí deben cumplir.
El historial catastrófico de la desregulación de suplementos en los Estados Unidos
La Enmienda de Vitaminas y Minerales (Proxmire) a la Ley Federal de Alimentos, Medicamentos y Cosméticos, promulgada el 23 de abril de 1976, es un ejemplo perfecto de legislación anti-ciencia. Aunque su intención era reducir el gasto gubernamental, la enmienda prohibió a la FDA establecer estándares para los suplementos, clasificarlos como medicamentos o exigir que contuvieran sólo ingredientes beneficiosos. También impidió que la FDA limitara la cantidad o combinación de vitaminas, minerales u otros ingredientes en los suplementos a menos que se demostrara que eran peligrosos.
El comisionado de la FDA, Alexander Schmidt, la calificó como "el sueño de un charlatán". Esta enmienda impulsó un crecimiento masivo en la industria de los suplementos y en su influencia política. Durante las décadas de 1980 y 1990, cuando el Congreso de EE. UU. estaba considerando propuestas legislativas para ampliar la autoridad reguladora de la FDA (por sus siglas en inglés), muchas empresas de alimentos saludables se opusieron, advirtiendo que estas medidas podrían llevar a la prohibición de suplementos.
En 1994, la Ley de Salud y Educación sobre Suplementos Dietéticos (DSHEA, por sus siglas en inglés), promovida por los senadores Orrin Hatch y Tom Harkin, limitó aún más la supervisión de la FDA, permitiendo que los suplementos se comercializaran sin su aprobación y con afirmaciones no probadas sobre sus efectos. Esto permitió que los suplementos se vendieran con menos regulaciones, creando un entorno donde los consumidores no tienen garantía de la seguridad o eficacia del producto, y a menudo no saben si el contenido coincide con la etiqueta o si el suplemento está adulterado con sustancias peligrosas. El 25 de octubre de ese año, el presidente Bill Clinton firmó el documento, convirtiéndolo en ley. Cabe destacar que Hatch no solo estaba motivado por su pasión por la salud; también contaba con el generoso apoyo de empresas de suplementos, incluidas grandes compañías de marketing multinivel como XanGo y Herbalife. Todo esto se vuelve aún más problemático si consideramos que los suplementos no tienen un beneficio comprobado para las personas sanas que siguen una dieta medianamente equilibrada.
Aunque esto no significa que todos los suplementos sean inútiles o dañinos, la falta de regulación significa que a menudo no sabemos en qué contextos son realmente útiles o seguros. Comprar suplementos en los EE. UU. es como una caja de bombones: nunca sabes lo que te va a tocar.
En conclusion
En general, el suplemento diario GLP-1 de LEMME es inquietantemente similar a la fórmula Anti-Spike de Glucose Goddess, diseñada para evitar picos de azúcar en sangre, a pesar de que esta medida es irrelevante para personas que no son diabéticas (tampoco hay evidencia de que esta sirva, por las mismas razones que las abarcadas aqui). También se parece a los probióticos Pendulum, que afirman aumentar el GLP-1. Muchas personas buscan perder peso por razones estéticas, influenciadas por la presión social y las imágenes poco realistas de belleza, a menudo impulsadas por procedimientos cosméticos. Sin embargo, es esencial priorizar nuestra salud física y mental por encima de estas expectativas externas. Gastar dinero en un suplemento sin evidencia de seguridad o efectividad es un perjuicio para nosotros mismos. Merecemos algo mejor.
Los medicamentos con GLP-1 recetados pasan por pruebas rigurosas y son regulados por las autoridades de salud para garantizar su seguridad y eficacia. Se prescriben bajo supervisión para evitar su uso en personas que no se beneficiarán de ellos. En contraste, los suplementos de venta libre como GLP-1 Daily no pasan por las mismas revisiones estrictas, lo que genera dudas sobre su efectividad, posibles efectos secundarios y la precisión de las dosis. Sin estudios clínicos exhaustivos, es difícil comparar su rendimiento con alternativas recetadas, y los datos disponibles sugieren que su efecto es mínimo o incluso insignificante.
Entre 2004 y 2013, la FDA de EE.UU. recibió más de 15,000 informes de problemas de salud relacionados con suplementos dietéticos, incluidas 339 muertes y casi 4,000 hospitalizaciones. A pesar de los esfuerzos por aprobar leyes que regulen la industria de suplementos, como la Ley de Listado de Suplementos Dietéticos de 2022, estas medidas no han tenido éxito, probablemente debido al valor del mercado de suplementos, estimado en $53.58 mil millones en 2023, con más de 80,000 productos en el mercado desde que se aprobó la DSHEA.
Si bien las compañías farmacéuticas a menudo participan en prácticas de precios injustos que imponen una carga financiera significativa a los consumidores, las empresas de suplementos también deben ser sometidas a los mismos estándares rigurosos de seguridad y eficacia para proteger la salud pública. No debería haber doble estándar en este tema.